登录/
注册
登录/
注册
接触性皮炎
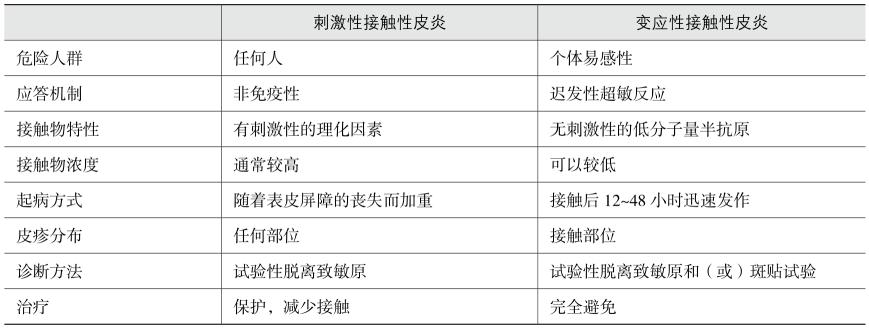
接触性皮炎是皮肤或黏膜直接接触某些外源性物质后,在接触部位甚至以外部位发生的炎症性反应。根据病因和发病机制不同,分为刺激性和变应性两种。前者由具有直接细胞毒作用的化学或物理因素所致,非免疫机制,接触物本身有强刺激性,破坏速度超过皮肤自身修复速度,任何人接触均可发病;后者大多为Ⅳ型变态反应,分为致敏阶段和激发阶段,也有少数为Ⅰ型变态反应或交叉反应,接触物无刺激性,仅发生在敏感个体(表3-2-1)。
表3-2-1刺激性与变应性接触性皮炎鉴别要点
(一)诊断方法
斑贴试验:是诊断Ⅳ型变态反应所致接触性皮炎的金标准。这种体内试验目的是通过机体接触变应原观察变应性接触性皮炎的激发阶段能否再次出现。
1.临床适用情况①怀疑接触性皮炎的(急性或慢性),职业相关性皮炎;②治疗后症状未改善的皮炎;③怀疑为迟发型变态反应的皮肤或黏膜损伤(包括迟发性药疹)。
2.推迟使用斑贴试验情况①严重的或泛发性皮炎;②系统性免疫抑制治疗;③上背部皮炎或使用斑贴试验位置的皮疹;④近7天内测试点部位使用糖皮质激素;⑤测试部位近期暴露于紫外线下。以上因素能影响斑贴试验结果,而斑贴试验是否对妊娠期及哺乳期有害尚不清楚。
3.结果的解释
(1)阴性结果:只能说明患者当前对所测变应原无接触过敏,全阴性结果不能完全排除变应性接触性皮炎,若病史明确则应复测。
(2)阳性结果:见于①现有皮肤病的病因或加重因素,病史常符合接触过敏原后出现皮炎,停止接触后症状好转;②交叉过敏反应;③既往接触性皮炎的原因,而与患者现有皮肤病无关。
(二)诊断标准
接触性皮炎的诊断标准主要依据患者的接触史、临床表现和(或)斑贴试验的结果。
1.有较为明确的接触史或日光及空气暴露史,可与职业、爱好及特应性体质相关。
2.自觉症状多为患处瘙痒、灼热、胀痛,严重者可出现发热、畏寒、头痛、恶心等全身症状。
3.典型表现常是接触部位边界清楚的湿疹性皮疹,可以是急性(水疱及渗出)或慢性(苔藓化或鳞屑性斑块),有时也会出现散在片状或播散性皮损,这取决于变应原性质。系统性反应及光敏性反应是变应性接触性皮炎少见的临床表现。
4.病程有自限性,去除病因,恰当处理,一般可痊愈,但再次接触可再发。未经治疗、处理不当或反复刺激可转为亚急性或慢性。
(一)治疗原则
明确病因,尽快脱离并立即清除接触物,避免搔抓、肥皂水洗、热水烫洗及刺激性治疗。皮损好转后应用润肤剂恢复皮肤屏障功能。
(二)外用治疗
按急性、亚急性、慢性皮炎的治疗原则处理。
1.急性期局部仅有红斑、丘疹、丘疱疹,无渗出时,可选用粉剂或洗剂,如炉甘石洗剂。局部肿胀、水疱、糜烂、渗液多时,用3%硼酸溶液或生理盐水冷湿敷。有大疱时,可用注射器将疱液抽出后再做湿敷。
2.亚急性期渗出不多,可外涂油剂或糊剂,如氧化锌油。无渗出,可用霜剂,如含糖皮质激素类霜剂。
3.慢性期局部干燥、脱屑,可用霜剂或软膏等,如糖皮质激素类或钙调磷酸酶抑制剂类霜剂或软膏。糖皮质激素类外用药对变应性接触性皮炎效果明确,对刺激性接触性皮炎短期使用有效,对远期皮肤修复不利。糖皮质激素间歇使用或与钙调磷酸酶抑制剂交替使用可减轻其副作用。
有感染时,可加用外用抗生素。
(三)系统治疗
以抗炎、止痒、促进皮肤屏障恢复为主。
1.抗组胺药、维生素C、葡萄糖酸钙等。
2.严重、泛发患者,可短期使用糖皮质激素。
3.PUVA,窄谱UVB及免疫抑制剂为二线疗法。
4.有继发感染时,可应用抗生素。
1.患者牢记致敏物及其类似物,了解哪些产品含有这些成分,或接触新产品时事先查阅其成分,避免再次接触。若因工作等原因不能避免,则应使皮肤与其隔离,如戴手套和面具等。
2.发病期间避免各种不良刺激,如搔抓烫洗、进食辛辣刺激饮食等。
