登录/
注册
登录/
注册
脑挫裂伤
脑挫裂伤是头部遭受暴力造成的原发性脑器质性损伤,既可发生于着力点的脑组织,也可在对冲部位。
此类病人的临床表现可因损伤部位、范围、程度不同而异。轻者仅有轻微症状,重者深昏迷,甚至立即死亡。
1.意识障碍 是脑挫裂伤最突出的症状之一。伤后可立即发生,持续时间长短不一,由数分钟至数小时、数日、数月乃至迁延性昏迷,与脑损伤轻重程度相关。
2.头痛、恶心、呕吐 也是脑挫裂伤最常见的症状。疼痛可局限于某一部位(多为着力部位),亦可为全头性疼痛,呈间歇或持续性,伤后1~2周内最明显,以后逐渐减轻,可能与蛛网膜下腔出血、颅内压增高或脑血管运动功能障碍相关。伤后早期的恶心、呕吐可能是受伤时第四脑室底的脑干呕吐中枢受到脑脊液冲击、蛛网膜下腔出血对脑膜的刺激或前庭系统受刺激等原因引起,较晚发生的呕吐可能是颅内压逐渐增高而造成。
3.生命体征 轻度和中度脑挫裂伤病人的血压、脉搏、呼吸多无明显改变。严重脑挫裂份;由于脑组织出血和水肿引起颅内压增高,可出现血压上升、脉搏变慢、呼吸深慢,危重者出现病理呼吸。
4.局灶症状和体征 伤后立即出现与脑挫裂伤部位相应的神经功能障碍或体征,如运动区损伤出现对侧肢体瘫痪,语言中枢损伤出现失语等。但额叶和颗叶前端损伤后,可无明显神经功能障碍。
根据伤后立即出现的意识障碍、局灶症状和体征及较明显的头痛、恶心、呕吐等,多可诊断为脑挫裂伤。此类病人因意识障碍可给神经系统检查带来困难,当脑挫裂伤发生在额极、颞极及其底面时,病人可无局灶症状和体征,确诊常需必要的辅助检查。
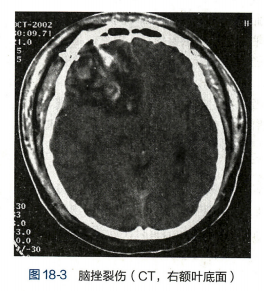
头部CT扫描能清楚地显示脑挫裂伤的部位、范围和程度,是目前最常用的检查手段。脑挫裂伤的典型CT表现为局部脑组织内有高低密度混杂影,点片状高密度影为出血灶,低密度影则为水肿区(图18-3)。CT扫描还可了解脑室受压、中线结构移位等情况。MRI检查时间较长,一般很少用于急性颅脑损伤的诊断。但对发现较轻的脑挫伤灶,MRI优于CT。
腰椎穿刺可检查脑脊液是否含有血液,同时可测定颅内压,并可引流血性脑脊液,以减轻症状。但对颅内压明显增高的病人,腰穿应谨慎或禁忌。
1.严密观察病情脑挫裂伤病人早期病情变化较大,应由专人护理,有条件者应送入重症监测治疗室(in-tensive care unit,ICU),密切观察其生命体征、意识、瞳孔和肢体活动情况,必要时应作颅内压监测或及时复查CT。
2.一般处理
(1)体位:抬高床头15°~30°,以利颅内静脉血回流。对昏迷病人,头偏一侧再取侧卧位或侧俯卧位,以免涎液或呕吐物误吸。
(2)保持呼吸道通畅:是脑挫裂伤治疗中的一项重要措施。呼吸道梗阻可加重脑水肿,使颅内压进一步升高,导致病情恶化。因此,对昏迷病人必须及时清除呼吸道分泌物。短期内不能清醒者,宜早作气管切开。呼吸减弱潮气量不足的病人,应用呼吸机辅助治疗。定期作呼吸道分泌物细菌培养和药敏试验,选择有效抗生素,防治呼吸道感染。
(3)营养支持:营养障碍将降低机体的免疫力和修复功能,容易发生并发症。对于血流动力学稳定的病人,早期可采用肠道外营养,经静脉输入脂肪乳剂、复方氨基酸液、维生素等。建立肠内营养通道,如病情允许,尽早使用肠内营养。少数病人由于呕吐、腹泻或消化道出血,长时间处于营养不良状态,可经中心静脉输入高营养液。少数长期昏迷者,可考虑放置空肠管或行胃造痿术。
(4)躁动和癫痫的处理:对躁动不安者应查明原因,如疼痛、尿潴留、颅内压增高、体位不适、缺氧等,并作相应处理。须特别警惕躁动可能为脑疝发生前的表现。脑挫裂伤后癫痫发作可进一步加重脑缺氧,癫痫呈连续状态者可危及生命,应视为紧急情况,联合应用多种抗痫药物加以控制。
(5)高热的处理:高热可使代谢率增高,加重脑缺氧和脑水肿,必须及时处理。中枢性高热,可取亚低温冬眠治疗。其他原因(如感染)所致的高热,应按原因不同分别处理。
(6)脑保护,促苏醒和功能恢复治疗:巴比妥类药物(戊巴比妥)有清除自由基、降低脑代谢率的作用,可改善脑缺血缺氧,有益于重型脑损伤的治疗。神经节苷脂(GM1)、胞磷胆碱、乙酰谷酰胺等药物及高压氧治疗,对部分病人的苏醒和功能恢复可能有帮助。
3.防止脑水肿或脑肿胀 继发性脑水肿或脑肿胀和颅内血肿是导致脑挫裂伤病人早期死亡的主要原因。因此,控制脑水肿或脑肿胀是治疗脑挫裂伤最为重要的环节之一。
4.手术治疗下列情况下应考虑手术:①继发性脑水肿严重,脱水治疗无效,病情加重;②颅内血肿清除后,颅内压无明显缓解,伤区脑组织继续水肿或肿胀,并除外颅内其他部位血肿;③脑挫裂伤灶和血肿清除后,病情好转,转而又恶化出现脑疝。手术方法包括脑挫裂伤灶清除、额极或颞极切除、颞肌下减压和去骨瓣减压等。
脑挫裂伤病人的预后与下列因素相关:①脑损伤部位、程度和范围;②有无脑干或下丘脑损伤;③是否合并其他脏器损伤;④年龄;⑤诊治是否及时恰当。
