登录/
注册
登录/
注册
硬脑膜外血肿
硬脑膜外血肿(epidural hematoma)约占外伤性颅内血肿的30%,大多属于急性型。可发生于任何年龄,儿童少见。
1.意识障碍 进行性意识障碍为硬脑膜外血肿的主要症状,其变化过程与原发性脑损伤的轻重和血肿形成的速度密切相关。临床上常见三种情况:①原发脑损伤轻,伤后无原发昏迷,待血肿形成后出现意识障碍(清醒→昏迷);②原发脑损伤略重,伤后一度昏迷,随后完全清醒或好转,但不久又陷入昏迷(昏迷→中间清醒或好转→昏迷);③原发脑损伤较重,伤后昏迷进行性加重或持续昏迷。因为硬脑膜外血肿病人的原发脑损伤一般较轻,所以大多表现为①、②种情况。
2.颅内压增高 病人在昏迷前或中间清醒(好转)期常有头痛、恶心、呕吐等颅压增高症状,伴有血压升高、呼吸和脉搏变慢等生命体征改变。
3.瞳孔改变 硬脑膜外血肿所致的颅压增高达到一定程度,可形成脑疝。小脑幕上血肿大多先形成小脑幕切迹疝,出现意识障碍加重和瞳孔改变:早期因动眼神经受到刺激,病侧瞳孔缩小,但时间短暂,甚至不被发现;随即由于动眼神经受压,病侧瞳孔散大;若脑疝继续发展,脑干严重受压,中脑动眼神经核受损,则双侧瞳孔散大。与小脑幕上血肿相比,小脑幕下血肿较晚出现瞳孔改变,而先出现呼吸紊乱甚至骤停。
4.神经系统体征 伤后立即出现的局灶神经功能障碍的症状和体征,系原发性脑损伤的表现。单纯硬脑膜外血肿,除非压迫脑功能区,早期较少出现体征。但当血肿增大引起小脑幕切迹疝时,则可出现对侧锥体束征。脑疝进一步发展,脑干受压可导致去脑强直。
根据头部受伤史,伤后当时清醒,随后昏迷,或出现有中间清醒(好转)期的意识障碍过程,结合CT检查显示骨折线经过脑膜中动脉或静脉窦沟,一般可以早期诊断。
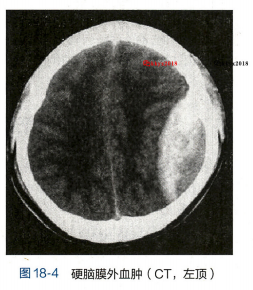
CT扫描不仅可以直接显示硬脑膜外血肿,表现为颅骨内板与硬脑膜之间的双凸镜形或弓形高密度影(图18-4),还可了解脑室受压和中线结构移位的程度及并存的脑挫裂伤、脑水肿等情况,应尽早做CT检查,并随时复查CT。
1.手术治疗手术适应证:有明显颅内压增高症状和体征;CT扫描提示明显脑受压的硬脑膜外血肿;小脑幕上血肿量>30ml、颞区血肿量>20ml、幕下血肿量>10ml以及压迫大静脉窦而引起颅高压的血肿。手术方法可根据CT扫描所见采用骨瓣或骨窗开颅,清除血肿,妥善止血。血肿清除后,如硬脑膜张力高或疑有硬脑膜下血肿时,应切开硬脑膜探查。对少数病情危急,未及时作CT检查者,应直接手术钻孔探查,再扩大成骨窗清除血肿。钻孔顺序可根据损伤方式和机制、瞳孔散大侧别、头部着力点头皮挫伤处、颅骨骨折部位等来确定。一般先在瞳孔散大侧颗部骨折线处钻孔,可发现约60%~70%的硬脑膜外血肿位于颞叶。
2.非手术治疗 凡伤后无明显意识障碍,病情稳定,CT扫描所示幕上血肿量<30ml,小脑幕下血肿量<10ml,中线结构移位<1.0cm者,可在密切观察病情的前提下,采用非手术治疗。硬脑膜外血肿在颅内血肿中疗效相对较好,死亡率低。导致死亡的主要原因有:①诊治延误,脑疝形成已久,脑干发生不可逆损害;②血肿清除不彻底或止血不善,术后再度形成更大血肿;③遗漏其他部位血肿;④并发严重脑损伤或全身其他合并伤。
