登录/
注册
登录/
注册
肺动脉口狭窄
右心室和肺动脉之间存在先天性狭窄的畸形,称为肺动脉口狭窄(pulmonary stenosis)。可单独存在或者是复杂心脏疾病的一部分。病理解剖:右心室漏斗部狭窄、肺动脉瓣膜狭窄和肺动脉瓣环、肺动脉主干及分支狭窄。其中肺动脉瓣膜狭窄最常见,表现为瓣叶增厚、交界融合,瓣膜开口呈鱼嘴状突入肺动脉内,肺动脉主干多有狭窄后扩张。右心室漏斗部狭窄表现为隔膜性狭窄或管状狭窄,前者由纤维肌性隔膜样组织在右心室漏斗部形成局限性狭窄环,将右心室分为两个腔,其中位于狭窄环和肺动脉瓣之间的薄壁心腔称为第三心室;后者右心室前壁、室上嵴隔束及壁束肌肉广泛肥厚,导致弥漫性右心室流出道狭窄,易缺氧发作。肺动脉主干及其分支狭窄可为单处或多处肺动脉发育不良。
轻度狭窄者可长期无症状。中重度狭窄者表现为活动后胸闷、气短、心悸甚至晕厥,活动耐量差,易疲劳。症状随年龄增长而加重,晚期出现肝大、下肢水肿、腹水等右心衰竭表现。
听诊可在胸骨左缘第2肋间闻及响亮的喷射性收缩期杂音,伴收缩期震颤,肺动脉第二心音减弱或消失。漏斗部狭窄者杂音位置一般在胸骨左缘第3~4肋间。严重狭窄者心脏杂音较轻,口唇、肢端发绀。
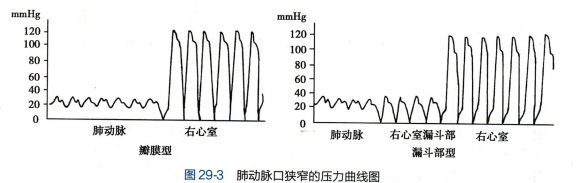
根据症状体征,结合心电图、X线和超声检查一般能作诊断。必要时行右心导管测压和右心室造影等检查。心导管从肺动脉退至右心室作连续测压记录,瓣膜狭窄者收缩压突然升高,舒张压下降至零点;漏斗部狭窄者另有一收缩压高于肺动脉压,舒张压与右心室压相等的移行压力曲线(图29-3)。肺动脉口狭窄需与房间隔缺损、室间隔缺损、动脉导管未闭和法洛四联症相鉴别。
心电图:电轴右偏,右心室肥大劳损,T波倒置和P波高尖。胸部X线检查:肺血减少,右心房、右心室增大,心尖圆钝。瓣膜狭窄者因狭窄后扩张,肺动脉段突出。
超声:对肺动脉口狭窄诊断准确性高,能明确狭窄部位和程度,并初步估算跨瓣压差。
1.手术适应证轻度狭窄者不需手术。中度以上狭窄,有明显临床症状、心电图显示右心室肥厚、右心室与肺动脉压力阶差>50mmHg时,应择期手术。重度狭窄者出现晕厥或继发性右心室流出道狭窄,应尽早手术。
2.手术方法经胸骨正中切口建立体外循环,心脏停搏或跳动下实施心内直视手术。瓣膜狭窄者通过肺动脉切口,进行交界切开术;漏斗部狭窄者则切开右心室流出道,剪除纤维肌环以及肥厚的壁束和隔束心肌,疏通右心室流出道,如狭窄解除仍不满意,可用自体心包或人工材料补片加宽右心室流出道;瓣环狭窄者应切开瓣环,作右心室流出道至肺动脉的跨瓣环补片加宽;肺动脉主干及其分支狭窄者需根据狭窄部位分别采用心包或人工材料补片加宽。
经皮肺动脉瓣球囊扩张术是经股静脉插入导管至肺动脉瓣口,通过球囊充气扩大狭窄的瓣膜开口,适用于单纯瓣膜狭窄且瓣叶病变较轻者。外科经胸肺动脉瓣球囊扩张术是在食管超声引导下经左胸第2肋间小切口,穿刺右室流出道,球囊扩大狭窄肺动脉瓣口,主要适用于年龄小、体重轻、狭窄严重病儿。此法创伤小、恢复快。但部分病例扩张效果不确切,可因瓣叶撕裂发生肺动脉瓣关闭不全。
