登录/
注册
登录/
注册
支气管哮喘
支气管哮喘(bronchialasthma)是由多种细胞,包括炎性细胞、气道结构细胞和细胞组分参与的气道慢性炎症性疾病。这导致气道高反应性,当接触物理、化学、生物等刺激因素时,发生广泛多变的可逆性气流受限,从而引起反复发作的喘息、咳嗽、气促、胸闷等症状,常在夜间和(或)清晨发作或加剧,经治疗多数患儿可缓解或自行缓解。哮喘分为急性发作期、慢性持续期和临床缓解期。病情严重程度分为1~4级;控制水平分为控制、部分控制和未控制;急性发作严重度分为轻、中、重和危重度。
1.下呼吸道和肺部感染
哮喘急性发作期由于气道平滑肌痉挛,黏膜炎性水肿、渗出,痰栓阻塞使气道引流不畅及呼吸道免疫功能降低而诱发支气管及肺感染。临床上可根据患者的肺部体征、血象及胸部X线表现确立肺部感染的存在。
2.水电解质和酸碱失衡
哮喘急性发作期,患者由于缺氧、摄食不足、大汗等,常并发水、电解质和酸碱平衡失调,应注意检测血电解质和动脉血气分析,及时发现异常并及时处理。
3.气胸
哮喘急性发作时肺部已经存在过度充气状态,合并气胸时,仅靠查体确诊较为困难,明确诊断须借助X线检查。
4.呼吸衰竭、心力衰竭
哮喘急性发作时出现明显的鼻扇三凹征及呼吸困难的表现,呼吸心率增快,精神反应弱,烦躁不安,肝脏有进行性增大,心音低钝,注意监测动脉血气分析。
(一)临床表现
哮喘诊断主要依据呼吸道症状、体征及肺功能检查,证实存在可变的呼气气流受限,并排除可以引起相关症状的其他疾病。
1.常见症状
(1)反复发作喘息、咳嗽、气促、胸闷,多与接触变应原、冷空气、物理、化学性刺激、呼吸道感染以及运动等有关,常在夜间和(或)清晨发作或加剧。
(2)双肺可闻及散在或弥漫性、以呼气相为主的哮鸣音,呼气相延长。
(3)上述症状和体征经抗哮喘治疗有效或自行缓解。
(4)除外其他疾病所致气促、胸闷、喘息、咳嗽。
(5)临床表现不典型者,应至少具备以下1项。
•证实存在可逆性气流受限:①支气管舒张试验阳性;②抗炎治疗后肺通气功能改善。
•支气管激发试验阳性。
•最大呼气峰流量(PEF)每日变异率≥13.9%(连续监测2周)。
符合第1~4条或第4、5条者,可诊断为哮喘。
2.分期与分级
(1)分期:分为三期。急性发作期是指突然发生喘息、咳嗽、气促、胸闷等症状,或原有症状急剧加重;慢性持续期是指近3个月内出现过喘息、咳嗽、气促、胸闷等症状;临床缓解期系指症状、体征消失,肺功能恢复到急性发作前水平,并维持3个月以上。
(2)分级:分级包括病情严重程度分级、哮喘控制水平分级和急性发作严重度分级。
①病情严重程度的分级:用于尚未按哮喘规范治疗的患儿,作为制定起始治疗方案级别的依据,见表5-4-1。
表5-4-1哮喘严重程度分级
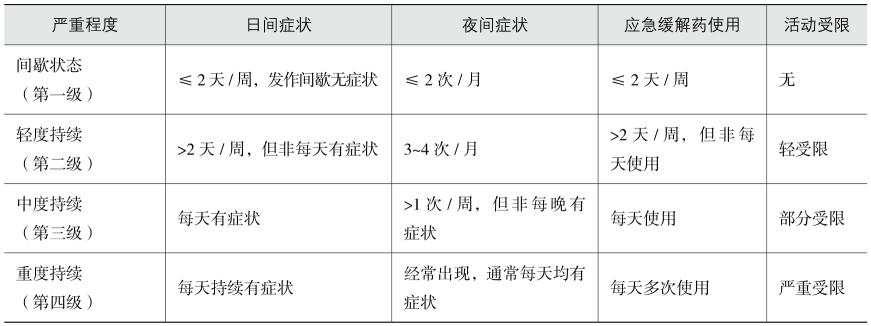
以上内容再结合肺功能和急性发作情况确定分级。
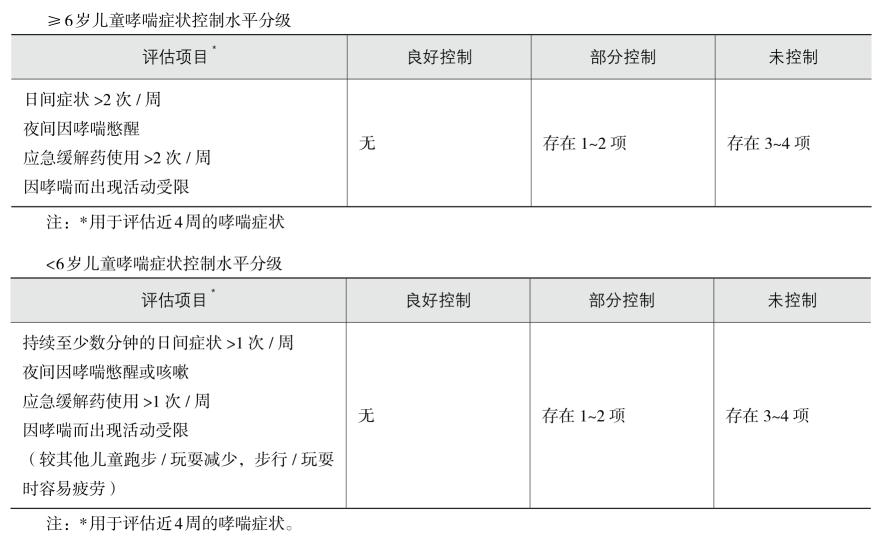
②控制水平的分级:包括对目前哮喘症状控制水平的评估和未来危险因素评估,用以调整治疗方案,使哮喘患儿得到良好的控制,见表5-4-2。
表5-4-2儿童哮喘控制水平分级
③哮喘急性发作严重度分级:应正确评估病情,以便紧急治疗,见表5-4-3。
表5-4-3哮喘急性发作严重度分级
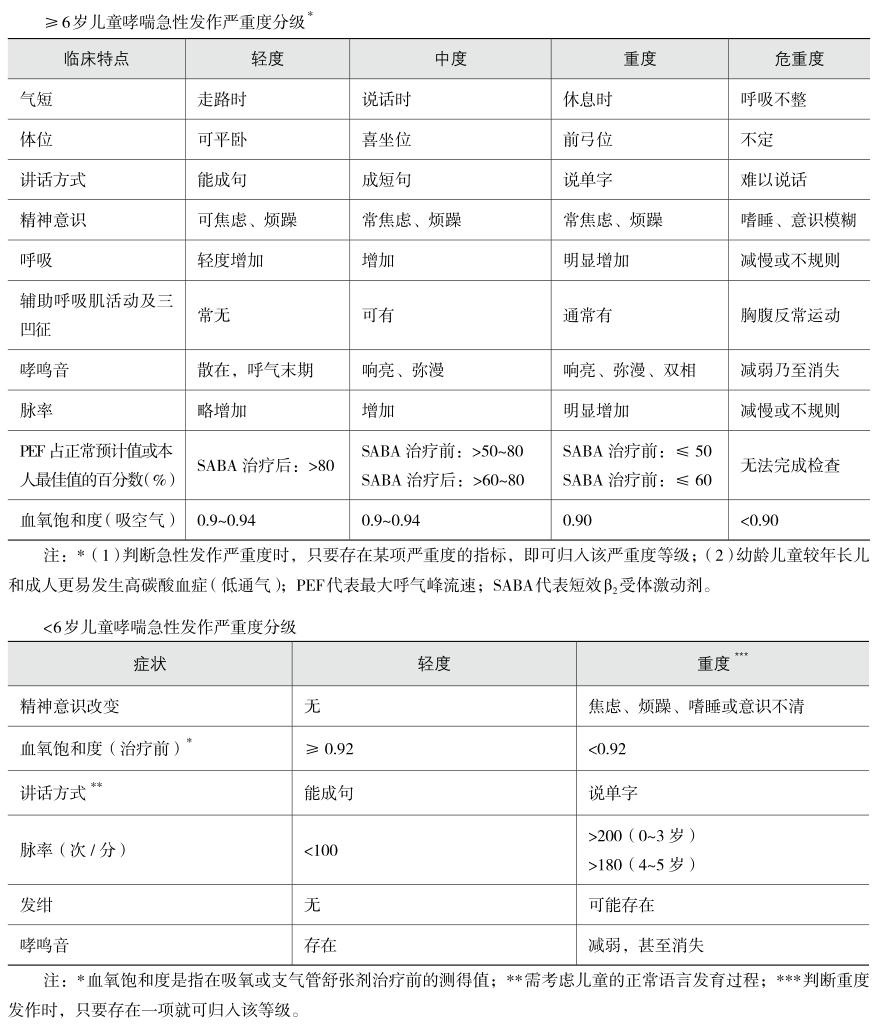
再结合使用速效β2受体激动剂后肺功能情况和血气分析结果综合评价。
(三)实验室检查和其他辅助检查
肺功能;变应原检测如变应原皮肤点刺试验或血清变应原特异性IgE测定;气道无创炎症指标检测:痰或诱导痰中嗜酸性粒细胞、呼出气一氧化氮(FeNO);支气管激发试验。
(四)鉴别诊断
1.毛细支气管炎 此病多见于1岁内婴儿,冬春两季发病较多。也有呼吸困难和喘鸣音,但起病较缓,支气管舒张剂无显著效果。病原主要是呼吸道合胞病毒,其次为副流感病毒。
2.气管、支气管异物 有突然剧烈呛咳病史,可出现持久或哮喘样呼吸困难,并随体位变换加重或减轻。一般异物多数阻塞在气管或较大支气管,以吸入困难为主要表现,异物若在一侧气管内,喘鸣音及其他体征仅限于患侧,既往无喘息反复发作病史。必要时转诊行气管镜检查不但可以明确诊断,还可取出异物。
(一)治疗目标
(1)达到并维持症状的控制水平。
(2)维持正常活动,包括运动能力。
(3)使肺功能水平尽量接近正常。
(4)预防哮喘急性发作。
(5)避免因哮喘药物治疗导致的不良反应。
(6)预防哮喘导致的死亡。
(二)防治原则
哮喘控制治疗应越早越好。要坚持长期、持续、规范、个体化治疗原则。治疗包括以下几种。
1.急性发作期快速缓解症状,如平喘、抗感染治疗。
2.慢性持续期和临床缓解期防止症状加重和预防复发,如避免触发因素、抗炎、降低气道高反应性、防止气道重塑,并做好自我管理。注重药物治疗和非药物治疗相结合,不可忽视非药物治疗如哮喘防治教育、变应原回避、患儿心理问题的处理、生命质量的提高、药物经济学等诸方面在哮喘长期管理中的作用。
(三)急性发作期治疗
供氧,心肺监护,监测血气分析和通气功能。
1.吸入速效β2受体激动剂首选吸入速效β2受体激动剂,每1~4小时可重复吸入,每次沙丁胺醇2.5~5mg或特布他林5~10mg。无上述条件,皮下注射1∶1000肾上腺素0.01ml/kg,最大剂量不超过0.3ml,重复使用不超3次。
2.抗胆碱药异丙托溴铵每次250~500µg,加入β2受体激动剂溶液作雾化吸入,可间隔应用。
3.糖皮质激素哮喘急性发作时,尽快缓解气流受限,首选吸入速效β2受体激动剂,同时可使用ICS缓解气道炎症。早期应用大剂量ICS不仅有助于哮喘急性发作的缓解,同时有助于防止进行性加重。在非危及生命的哮喘急性发作时,速效支气管舒张剂与高剂量ICS雾化吸入1mg/次,每6~8小时用1次,联用可作为急性发作起始治疗选择,能替代或部分替代全身糖皮质激素以减少不良反应。如起始治疗后症状未得到明显缓解或病情加重危及生命,应尽早应用全身糖皮质激素治疗。哮喘急性发作时,气道炎症加剧的同时肺功能明显恶化,需至少10天才能初步恢复;少数患儿经急诊治疗7天后症状仍有反复,建议急性期治疗的总疗程需至少维持7~10天。口服泼尼松1~2mg/(kg·d);重症可静脉注射氢化可的松5~10mg/(kg·次);或甲泼尼龙1~2mg/(kg·次),可重复使用。也可雾化吸入布地奈德悬液,但病情严重时不能替代全身糖皮质激素治疗。
4.氨茶碱危重哮喘可用。负荷量4~6mg/kg(最大剂量<250mg),缓慢静脉滴注20~30分钟,继之持续滴注维持剂量0.7~1mg/(kg·h),可间歇给药,每6~8小时缓慢静脉滴注4~6mg/kg。
5.硫酸镁25~40mg/(kg·d)(≤2g/d),分1~2次,加入10%葡萄糖溶液20ml缓慢静脉滴注(20分钟以上),酌情使用1~3天。
经上述治疗病情继续恶化者,应给予辅助机械通气。
(四)长期治疗方案
哮喘管理是一个长期、持续、规范、个体化的过程。哮喘长期管理不仅包括哮喘症状的控制、维持正常活动能力,同时需要尽可能减少或避免未来风险的发生,包括预防哮喘急性发作、不可逆肺功能损害及药物相关不良反应。
长期治疗方案根据年龄分为5岁及以上和5岁以下组。初诊者根据严重程度分级(表5-4-1);每1~3个月审核1次,如哮喘控制并已维持3个月,可降级治疗,直至确定控制的最小剂量。如部分控制,可升级治疗。
按需使用缓解药物,吸入型速效β2受体激动剂(LABA)是急性哮喘的首选药物。在中重度哮喘,或吸入型速效β2受体激动剂单药治疗效果不佳时,可联合吸入抗胆碱能药物。6岁及以上儿童如果使用含有福莫特罗和布地奈德单一吸入剂治疗时,可作为控制药物和缓解药物应用。
1.5岁及以上者长期治疗方案不应将吸入型长效β2受体激动剂作为单药治疗,只能在使用适量吸入糖皮质激素(ICS)时作为联合治疗使用。
2.5岁以下者长期治疗方案低剂量ICS作为初始控制治疗,若不能控制可增加ICS剂量。无法或不愿使用者,或伴过敏性鼻炎者可选用白三烯受体拮抗剂(LTRA)。口服缓释茶碱在5岁以下儿童哮喘长期治疗中具有一定疗效,但茶碱的疗效不如低剂量ICS。
(1)支气管哮喘,常为过敏源通过内因而发病,通常吸入花粉、烟尘、羽毛、尘螨等;食用鱼、虾、花生、牛奶等;接触油漆、橡皮、染料、化学品等;以及均有可能成为过敏源的药物如磺胺药、青霉素等。应注意诱发哮喘的因素,除去过敏源。此外,还应预防上呼吸道感染,避免疲劳过度,淋雨受凉或精神方面的刺激,以防止哮喘发作。
(2)保持室内空气流通,避免灰尘飞扬,尽量不要用羽毛类衣被。患儿应卧床休息至症状消失,枕头需抬高,取半卧位。婴幼儿可抱起轻轻拍背,便于排出呼吸道分泌物。
(3)饮食宜给予营养丰富、易消化的流质或软食,宜多饮开水。平时应注意勿食刺激性食物和冷饮,并尽量避免巧克力等过甜食品,以免诱发哮喘。
(4)有发作预兆时应及时用药,可避免哮喘剧烈发作。
(5)鼓励患儿解除思想负担、树立治疗疾病的信心。平时除采取积极措施,防止哮喘发作外,还可适当做户外活动,进行锻炼,不断增强体质、提高机体的抗病能力。
(1)避免触发、诱发哮喘发作的各种因素的方法。
(2)掌握哮喘加重的先兆、症状规律及家庭自我处理方法。
(3)能自我监测,掌握最大呼气流量(PEF)的测定方法,记哮喘日记。
(4)了解多种长期控制及快速缓解药物的作用特点、药物吸入装置使用方法(特别是吸入技术)及不良反应的预防和处理对策。
(5)掌握哮喘发作的征象、应急措施和急诊指征。
