登录/
注册
登录/
注册
内脏动脉瘤
内脏动脉瘤是指发生在腹主动脉内脏支的动脉瘤,以脾动脉瘤最常见(占60%),其次为肝动脉 瘤(占20%)、肠系膜上动脉瘤(占4%),也可见于腹腔干动脉瘤、肾动脉瘤以及网膜动脉和肠系膜下 动脉痛。其主要威胁为瘤体突然破裂,大出血休克而死亡。
(一)脾动脉瘤 在腹腔动脉瘤中,脾动脉瘤仅次于肾下腹主动脉瘤和骼动脉瘤,居内脏动脉瘤 之首。脾动脉瘤多见于脾动脉远侧1/3及近脾门处,单发较多。呈囊状或球状扩张。
(二)肝动脉瘤 可分为肝内和肝外两型, 以后者居多,肝内型多见于右侧肝。主要病因 有创伤、感染、动脉硬化、及肝动脉先天性发育 异常。经肝动脉插管化疗、造影等也可引起肝 动脉瘤。胆管结石和胆总管T管引流偶可导致 肝动脉瘤。瘤体较小未造成胆道阻塞者,临床 症状不典型,或仅出现上腹部不适。当瘤体增 大压迫胆道时,可出现发热、黄疸等症状;瘤体 破裂可出现失血性休克的临床表现,破入胆道 或消化道则出现胆道出血或消化道出血。结合 临床表现和影像学检查,可做出正确的诊断。
肝外肝动脉瘤可作动脉瘤切除,亦可行动脉瘤近、远端动脉结扎术。肝内型动脉瘤可行部分肝切 除或肝动脉结扎术;也可通过介入法肝动脉栓塞治疗。
(三)肾动脉瘤 肾动脉瘤可发生在肾动脉主干或其分支,有夹层动脉瘤和非夹层动脉瘤两类, 后者又可分为:①囊状动脉瘤,最常见,多位于肾动脉分叉处,囊壁部分钙化,易破裂;②梭形动脉瘤, 常伴有肾动脉狭窄,其远端形成梭形扩张;③肾内动脉瘤,见于肾内部多发小动脉瘤。临床表现为高 血压和肾功能异常,偶有肾绞痛的发生,肾动脉瘤破裂时可出现失血性休克。结合超声、CT、MRI检 查不难诊断,选择性肾动脉造影显示更明晰。
治疗肾动脉瘤的主要方法是动脉瘤切除、自体血管移植或人工血管移植重建肾动脉,近年腔内修 复应用较多。部分病人在动脉瘤切除后行自体肾移植术;对无法切除或血管重建者,需行肾切除 手术。
肾动脉夹层动脉瘤的治疗原则是保留肾和保护肾功能。对原发于胸腹主动脉夹层动脉瘤者,应 同时治疗原发病。一般行夹层动脉瘤切除、肾动脉重建或自体肾移植。目前已较多采用腔内修复术 治疗本病。
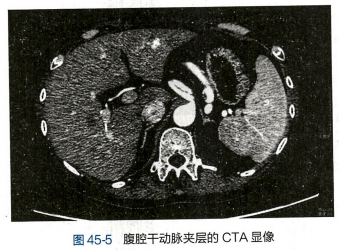
(四)腹腔干和肠系膜动脉瘤 腹腔干和肠系膜动脉瘤较少见,其中肠系膜上动脉瘤约占内脏 动脉瘤的8%。本病大多无临床症状,也可出现肠缺血、动脉瘤压迫引起的腹部不适和腹痛,消化道 出血、腹腔或后腹膜出血等。如发生消化道缺血坏死,后果严重。临床诊断较困难,常需经CTA或血 管造影来确定诊断(图45-5)。除了进腹行动脉瘤切除重建术外,近年来,更多采用腔内方法治疗。
脾动脉瘤的发病与下列因素或疾病相关:①妊娠:以妊娠妇女居多,尤以多产妇常见,且 易破裂,破裂率高达20%~50%。与妊娠期激素水平的变化、脾动脉壁弹力层和弹力纤维形成异常、 全身血容量增加等因素有关。②门静脉高压:门静脉高压时脾脏肿大、脾动脉血流增加致脾动脉壁薄 弱部位瘤样扩大。③胰腺炎:急慢性胰腺炎的胰液自身消化或局部压迫,可诱发假性脾动脉瘤的形 成。④损伤:胰腺癌、胃癌、腹膜后肿瘤及淋巴结清除等腹部外科大手术,可直接损伤脾动脉,形成脾 动脉瘤。血管腔内治疗直接损伤血管壁,也是导致动脉瘤的原因。
脾动脉瘤的临床表现各异。未破裂时症状不典型,部分病人仅表现为上腹部不适、 腹痛等,瘤体较大时可有左肩部或左背部疼痛,压迫神经丛或刺激胃后壁造成间歇性恶心、呕吐等消 化道症状。动脉瘤破裂时出现突发性急性腹痛,背部或肩部放射痛以及和急性失血性休克等征象。 如破入胆管或胃肠道,可引起胆道或消化道出血,破入胰管可引起胰腺炎等症状。
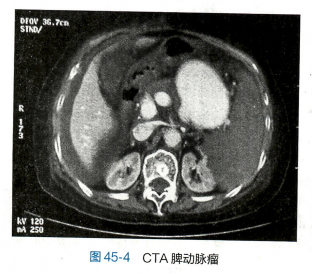
①腹部X线检查:约50%~70%的脾动脉瘤严重钙化,故脾动脉瘤区可见明显的钙化。 ②CT:可准确地区分脾动脉以及膨大的瘤体(图45-4)。三维成像则能显出不同侧面的立体结构。 ③MRI:利用其血管流空效应可协助诊断脾动脉瘤,并判断门静脉以及内脏静脉内血流情况。④超声:阳性率不如CT和MRI,但可作为一种初步检测指标。⑤选择性血管造影:最常用数字减影血管造 影(DSA),可具体了解瘤体的大小、形态、部位以及与周围的关系,并为腔内治疗提供参考数据。
有手术治疗和腔内治疗2种方法。手术治疗适用于瘤体直径≥2cm,有增大趋势者,以 及准备妊娠或妊娠期间发现的脾动脉瘤。手术方法有脾动脉瘤切除、脾动脉重建和脾动脉瘤连同脾切除等。腔内治疗可适用动脉栓塞术,或置入覆膜支架隔绝动脉瘤。
