登录/
注册
登录/
注册
阴茎癌
阴茎癌(penilecancer)指原发于阴茎头、冠状沟、包皮内板上皮细胞的恶性肿痛,总体发病率低,且因国家、宗教信仰、社会经济发展水平与卫生条件的不同而存在明显的地域性差异,在北美和欧洲发病率仅(0.1~0.9)/10万,但在亚、非、拉等部分经济欠发达地区,发病率可达19/10万。有幼年行包皮环切术习俗的民族与宗教信仰人群,如犹太裔与伊斯兰教徒,患阴茎癌极少。
阴茎癌目前较明确的发病风险因素包括包皮过长、包茎、慢性包皮龟头炎、吸烟、人乳头瘤病毒(HPV)感染、射线暴露等。阴茎皮角、Bowen样丘疹病、阴茎黏膜白斑、高级别上皮内瘤变、巨大尖锐湿疣、Queyrat增殖样红斑、苔藓样硬化等癌前病变亦可转变为阴茎癌。
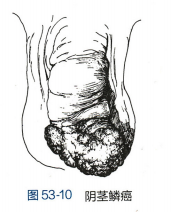
阴茎恶性肿瘤绝大部分为鳞癌,亦存在黑色素瘤、肉瘤、淋巴瘤、转移瘤等罕见类型。阴茎鳞癌按与HPV的相关性可进一步分为HPV非相关的鳞状细胞癌、疣状癌、乳头状癌、腺鳞癌、肉瘤样癌与混合性癌,以及HPV相关的基底样癌、湿疣样癌与淋巴上皮瘤样癌等亚型。阴茎癌根据大体类型可分为乳头型和结节型两种。乳头型癌以向外生长为主,可穿破包皮,癌肿高低不平,常伴溃疡,有奇臭脓样分泌物,并逐渐发展为典型的菜花样外观,瘤体虽大,但可活动。结节型癌呈浸润性生长,质较硬,亦可有溃疡,瘤体不大,向深部浸润可深入阴茎海绵体。由于尿道海绵体周围白膜坚韧,除晚期病人外,阴茎癌很少浸润至尿道引起排尿困难。阴茎癌主要通过淋巴转移至腹股沟及骼血管淋巴结等处,亦可经血行播散转移至肺、肝、骨、脑等脏器。
阴茎癌多见于40~60岁有包茎或包皮过长的病人。肿瘤因在包皮内生长,且常由小病灶逐渐侵犯至阴茎头部、体部和海绵体,早期不易发现。若包皮可上翻显露阴茎头部,早期可有类丘疹、疣状红斑或经久不愈的溃疡等病变。若包茎或包皮过紧不能显露阴茎头部,病人可有包皮内刺痒、灼痛等症状,或触及包皮内硬块,并有血性或脓性分泌物流出。随着病变发展,疼痛加剧,肿瘤突出包皮口或穿破包皮,晚期呈菜花样外观,表面坏死形成溃疡,渗出物恶臭(图53-10)。肿瘤继续发展可侵犯全部阴茎和尿道海绵体,造成排尿困难、尿潴留或尿痿。查体常可触及腹股沟肿大、质硬的淋巴结。
阴茎癌诊断并不困难,但常因病人忽视、尴尬等原因而延迟就诊。对于40岁以上有包茎或包皮过长的男性,当发现阴茎头部肿块、红肿、慢性溃疡、湿疹、恶臭血性或脓性分泌物者,应高度怀疑阴茎癌,必要时行活组织检查加以确诊。触及腹股沟质硬、无压痛、活动性差的肿大淋巴结时应怀疑有淋巴结转移。超声、CT和MRI等影像学检查有助于判断盆腔淋巴结与脏器转移情况,评价肿瘤的临床分期(表53-4)。

1.手术治疗 原则是肿瘤病灶的根治性切除与局部器官的最大程度保留。根据不同的分期可采用局部病灶切除、阴茎部分切除或阴茎全切除等。区域淋巴结转移是影响病人生存期的重要因素,对分化程度较差或伴区域淋巴结肿大的病人应加行骼腹股沟淋巴结清扫。对不适于行根治手术的病人可行姑息性病灶切除,辅以术后放化疗。
2.放射治疗 对于T2期与分化较差的T1期肿瘤,单纯根治性放疗可作为手术的替代方案。T2期以上肿瘤单纯放疗通常疗效不佳,应作为术后辅助治疗手段。对于原发灶直径>5cm、浸润至阴茎根部的肿瘤或N3期肿瘤,可行姑息性放疗。
3.化学治疗 对于无法手术切除、多发腹股沟或盆腔淋巴结转移的病人应行术后辅助化疗,常用含顺铂的BMP方案(顺铂+甲氨蝶呤+博来霉素)或TPF方案(顺铂+氟尿嘧啶+紫杉醇);对于伴有肺、肝、骨、脑转移的晚期病人常用PF(顺铂+氟尿嘧啶)方案或BMP方案进行姑息性化疗。
对于有包茎、包皮过长且不易上翻,或既往反复包皮龟头炎的病人应尽早行包皮环切术,特别是儿童。包皮过长但可上翻显露龟头者,应保持外生殖器清洁干燥。对发现癌前病变者应密切随诊。其他预防措施包括避免高危性生活(如减少性伙伴数量,正确使用避孕套等)、避免紫外线暴露以及控制吸烟等。
