登录/
注册
登录/
注册
小儿先天性心脏病—室间隔缺损
先天性心脏病(congenitalheartdisease,CHD)是胚胎期心脏及大血管发育异常所致的先天性畸形,是儿童最常见的心脏病,发病率在活产新生儿中为6%o~10%,如未经治疗,约1/3的患儿在生后1年内可因严重缺氧、心力衰竭、肺炎等严重并发症而死亡。近年来,先天性心脏病的微创介入治疗,如动脉导管未闭、房间隔缺损和室间隔缺损封堵术,瓣膜狭窄和血管狭窄球囊扩张术、支架植入术等,已广泛应用于先天性心脏病的治疗。心脏外科手术方面,体外循环、深低温麻醉下心脏直视手术的发展以及带瓣管道的使用使手术成功率不断提高,先天性心脏病的预后已大为改观。
室间隔缺损(ventricularseptaldefect,VSD)由胚胎期室间隔发育不全所致,是最常见的先天性心脏病,约占我国先天性心脏病的50%。约40%合并其他先天性心血管畸形。
先天性心脏病发病与遗传、母体和环境因素有关。
遗传因素 既有单基因的遗传缺陷,如Holt-Oram综合征与TBX5基因突变相关,Williams综合征与Elastin基因缺陷相关,马方综合征与Fibrillin基因缺陷相关。遗传因素也可表现为染色体畸变,如唐氏综合征(Down综合征)、18-三体综合征(Edward综合征)。但是大多数先天性心脏病是多基因的遗传缺陷。
母体因素 主要为母体的感染、接触有害物质和疾病,特别是妊娠早期患病毒感染,如风疹、流行性感冒、流行性腮腺炎和柯萨奇病毒感染等,或母体罹患代谢性疾病,如糖尿病、高钙血症、苯丙酮尿症等;其他如孕母接触放射线、有机化学物质、服用药物(抗癌药、抗癫痫药等)、缺乏叶酸、宫内缺氧等,均可能与发病有关。
大多数先天性心脏病患者的病因尚不清楚,目前认为85%以上可能是胎儿遗传因素与周围环境因素相互作用的结果。因此,加强孕妇的保健,特别是在妊娠早期积极预防风疹、流感等病毒性疾病,以及避免与发病有关的因素接触,保持健康的生活方式等都对预防先天性心脏病具有积极的意义。
室间隔缺损种类很多,通常根据缺损在室间隔的部位及其与房室瓣、主动脉瓣的关系分类
1.膜周型 最常见,占60%~70%,位于室上嵴下室间隔膜部,向与之接触的流入道、流出道或小梁肌部延伸。
2.肌部型 占10%~20%,缺损边缘均为肌部,而膜部完整,可位于肌小梁部、流入道肌部或流出道肌部。
3.双动脉下型 较少见,东方人发病多于西方人,缺损位于流出道部,上缘为主动脉瓣环和肺动脉瓣环连接部。
取决于缺损大小及肺血管阻力。左心房血液进入左心室后,一部分从左心室到主动脉至体循环,为有效循环,另一部分则自左心室经室间隔缺损分流入右心室到肺循环,为无效循环(图11-7)。此时两个循环量不再相等,肺循环血流量大于体循环血流量,可分为3种情况:
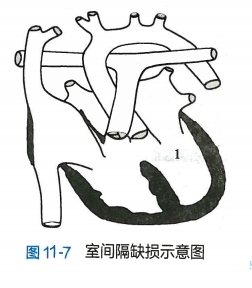
1.小型室间隔缺损(Roger病) 缺损直径<5mm或缺损面积<0.5cm²/m²体表面积,左向右分流量少,血流动力学变化不大,可无症状。
2.中型室间隔缺损 缺损直径5~10mm或缺损面积0.5~1.0cm²/m²体表面积,分流量较多,肺循环血流量可达体循环的1.5~3.0倍以上,但因肺血管床有很丰富的后备容受量,肺动脉收缩压和肺血管阻力可在较长时期不增高。
3.大型室间隔缺损 缺损直径>10mm或缺损面积>1.0cm²/m²体表面积,大量左向右分流量使肺循环血流量增加,当超过肺血管床的容量限度时,出现容量性肺动脉高压,肺小动脉持续出现反应性痉挛,之后肺小动脉中层和内膜层渐增厚,管腔变小、梗阻。随着肺血管病变进行性发展则渐变为不可逆的阻力性肺动脉高压。当右心室收缩压超过左心室收缩压时,左向右分流逆转为双向分流或右向左分流,出现发绀,即艾森曼格综合征。
小型缺损可无症状,一般活动不受限制,生长发育不受影响,仅体格检查时听到胸骨左缘第3、4肋间响亮的全收缩期杂音,常伴震颤,肺动脉第二心音正常或稍增强。缺损较大时左向右分流量多,患儿多生长迟缓,体重不增,有消瘦、喂养困难,活动后乏力、气短、多汗,易患反复呼吸道感染,易导致充血性心力衰竭等。有时因扩张的肺动脉压迫喉返神经,引起声音嘶哑。心脏搏动活跃,胸骨左缘第3、4肋间可闻及Ⅲ~IV级粗糙的全收缩期杂音,向四周广泛传导,可触及收缩期震颤。分流量大时,在心尖区可闻及二尖瓣相对狭窄的较柔和的舒张中期杂音。大型缺损伴有明显肺动脉高压时(多见于儿童或青少年期),右心室压力显著升高,逆转为右向左分流,出现青紫,并逐渐加重,此时心脏杂音较轻而肺动脉第二心音显著亢进。
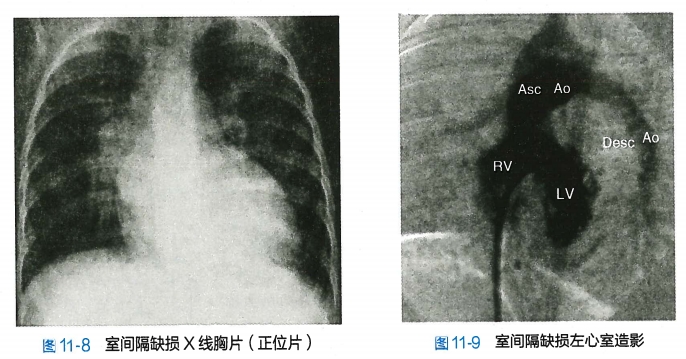
1.X线检查 小型缺损心肺X线检查无明显改变,或肺动脉段延长或轻微突出,肺野轻度充血。中型缺损心影轻度到中度增大,左、右心室增大,以左心室增大为主,主动脉弓影较小,肺动脉段扩张,肺野充血(图11-8)。大型缺损心影中度以上增大,左、右心室增大,多以右心室增大为主,肺动脉段明显突出,肺野明显充血。当肺动脉高压转为双向或右向左分流时,出现艾森曼格综合征,主要特点为肺动脉主支增粗,而肺外周血管影很少,宛如枯萎的秃枝,此时心影可基本正常或轻度增大。
2.心电图 小型缺损心电图可正常或表现为轻度左心室肥大;中型缺损主要为左心室舒张期负荷增加表现,V5、V₆导联R波升高伴深Q波,T波直立高尖对称,以左心室肥大为主;大型缺损为双心室肥大或右心室肥厚,可伴有心肌劳损
3.超声心动图 二维超声可从多个切面显示缺损的部位、数目与大小等。彩色多普勒超声可显示分流束的起源、部位、数目、大小及方向。频谱多普勒超声可测量分流速度,计算跨隔压差和右心室收缩压,估测肺动脉压。还可通过测定肺动脉瓣口和二尖瓣口血流量计算肺循环血流量;测定主动脉瓣口和三尖瓣口血流量,计算体循环血流量,借此可计算左向右分流量大小。
4.心导管检查 心导管检查和造影大多在需要获取更多信息对病情进行全面评估时才采用,可进一步证实诊断及进行血流动力学检查,准确评价肺动脉高压的程度、计算肺血管阻力及分流量等,造影还可示心腔形态、大小及心室水平分流束情况,除外其他并发畸形等(图11-9)。
室间隔缺损易并发呼吸道感染、充血性心力衰竭及感染性心内膜炎等,应及时诊治。20%~50%的膜周部和肌部小梁部缺损在5岁以内有自然闭合的可能,但大多发生于1岁内。双动脉下型和流出道肌部缺损很少能自然闭合,且易发生主动脉脱垂致主动脉瓣关闭不全,故应早期处理。大中型缺损和有难以控制的充血性心力衰竭者,肺动脉压力持续升高超过体循环压的1/2或肺循环/体循环血流量之比大于2:1时,或年长的儿童合并主动脉瓣脱垂或反流等应及时手术处理。
