登录/
注册
登录/
注册
呕血
呕血是上消化道(指屈氏韧带以上的消化器官,包括食管、胃、十二指肠、肝、胆或胰腺)疾病、胃-空肠吻合术后的空肠出血或全身性疾病所致的急性上消化道出血,血液从口腔呕出的症状。
1.门脉高压
任何原因引起的门静脉高压的发展结果必然导致门静脉与腔静脉之间的侧支循环的形成,主要表现为食管和胃底的静脉曲张,这些曲张静脉由不结实的黏膜下层组织所支持,曲张的静脉压力不断增加而使静脉壁变得菲薄,并且经常受到食物的摩擦和反流到食管的酸性胃液的侵蚀,这些都是引起静脉曲张破裂出血的原因。再者,食管静脉缺乏静脉瓣易受Valsalva的影响使胃冠状静脉的血不断被灌入食管静脉,故闭气、用力排便等任何原因引起腹压增高均可成为食管下段静脉曲张破裂出血的诱因。
2.炎症与溃疡
(1)炎症∶急性糜烂性胃炎是引起呕血的常见病变,又称急性出血性胃炎。一般由酗酒、阿司匹林、保泰松、吲哚美辛等药物造成胃黏膜上皮细胞的脂蛋白层损害,胃腔内的氢离子得以反弥散至胃黏膜层内,引起炎症并刺激肥大细胞释放组胺等血管活性物质,以致有充血、水肿、糜烂、出血甚至出现溃疡。皮质激素可促使胃酸、胃蛋白酶的分泌,而抑制胃黏液的分泌,削弱了胃黏膜的屏障作用为氢离子反弥散提供了条件,加重了胃黏膜的损害,可引起上消化道大量出血。
(2)溃疡∶胃、十二指肠局部黏膜损害因素和保护因素失衡,以及幽门螺杆菌(Hp)感染是溃疡病发生的基本因素。在黏膜损害因素中,胃酸-胃蛋白酶的侵袭作用尤为明显,尤其是十二指肠溃疡患者壁细胞数目明显高于正常人,分泌大量胃酸。胃窦部潴留时,G细胞大量分泌,促使胃泌素分泌,刺激胃壁细胞分泌胃酸,当胃酸pH<4时,使胃腺主细胞分泌的胃蛋白酶原活化,可产生溃疡。当胃的黏液-黏膜屏障作用被乙醇、药物、炎症等多种因素破坏时为溃疡的形成创造了条件。幽门螺杆菌感染能减少胃黏液的分泌,其代谢产物对胃黏膜具有毒性,两者均能降低黏液-黏膜屏障的防御能力,为溃疡的形成及复发进一步创造了条件。当溃疡活动期侵蚀较大血管时,可引起大量呕血。
3.肿瘤
恶性肿瘤以胃癌最多见,其次也见于食管癌、平滑肌肉瘤等,常因糜烂、溃疡及坏死而出血。良性肿瘤常见于上消化道的血管瘤、平滑肌瘤、息肉,常常因感染、糜烂或血管破裂而出血。
4.物理或化学损伤
(1)物理损伤∶如食管贲门黏膜撕裂症,由于剧烈呕吐致使腹内压或胃内压力突然升高,当压力超过13.3~20kPa(100~150mmHg)时导致食管与胃贲门连接处的黏膜和黏膜下层呈纵行撕裂,导致大量出血。其他机械损伤如内镜检查时操作不熟练或患者配合不好造成食管、胃或十二指肠的损伤引起出血。
(2)化学损伤∶如吞服强酸、强碱导致黏膜出现充血、水肿、糜烂、溃疡致出血。
5.全身疾病
(1)白血病、血小板减少性紫癜、再生障碍性贫血常因血小板数量少、质量差而导致出血,血友病患者常因凝血因子缺乏导致凝血活酶减少而引起凝血障碍出血。
(2)尿毒症患者由于胃肠分泌液中氮质代谢产物含量增高,其中尿素分解后所产生的氨与铵盐对黏膜有刺激与腐蚀作用,导致消化道黏膜有糜烂、溃疡而出血。
(3)结节性多动脉炎、系统性红斑狼疮等,可见广泛的中小动脉炎、血栓形成发生梗死出血和局部缺血,病变累及上消化道时可产生溃疡出血。
(4)黏膜缺血与胃酸的存在是本病发病的先决条件。在应激状态中,胃黏膜屏障对酸类常有较高的通透性,溃疡可发生在严重创伤或败血症发病几小时之内,但最常见的病证是大出血。
一、按疾病分类
1.上消化道疾病
(1)食管疾病∶食管炎、食管憩室炎、食管癌、食管裂孔疝、食管损伤等。
(2)胃、十二指肠疾病∶消化性溃疡、胃泌素瘤、急性糜烂出血性胃炎、胃癌、胃血管异常、胃黏膜脱垂、急性胃扩张、十二指肠憩室炎、急性糜烂性十二指肠炎等。
2.门静脉高压引起的食管胃底静脉曲张破裂或门脉高压性胃病。
3.上消化道邻近器官或组织的疾病
(1)胆道出血∶胆管或胆囊结石、胆道蛔虫病、胆囊或胆管癌、胆道术后胆总管引流管造成的胆道受压坏死等。
(2)胰腺疾病累及十二指肠∶胰腺癌、急性胰腺炎并发脓肿溃破。
(3)主动脉瘤破入食管、胃、十二指肠。
(4)纵隔肿瘤或脓肿破入食管。
4.全身性疾病
(1)血管性疾病∶过敏性紫癜、遗传性出血性毛细血管扩张症等。
(2)血液病∶血友病,血小板减少性紫癜,急、慢性白血病,弥散性血管内凝血等。
(3)尿毒症。
(4)结缔组织病∶结节性多动脉炎、系统性红斑狼疮等。
(5)急性感染∶流行性出血热、钩端螺旋体病等。
(6)应激∶相关胃黏膜损伤。
二、按病变的性质分类
1.门脉高压导致血管破裂出血
常见于肝炎后肝硬化、酒精性肝硬化、血吸虫病性肝硬化、胆汁性肝硬化等导致食管和胃底静脉曲张破裂出血。此外,门静脉炎、静脉血栓形成、门静脉受邻近肿瘤压迫等引起的门静脉阻塞、肝静脉阻塞等导致的门静脉高压可导致血管破裂出血。
2.炎症与溃疡
(1)炎症:反流性食管炎、急性糜烂出血性胃炎常因酗酒或口服吲哚美辛、泼尼松、水杨酸类药物导致急性胃黏膜损害。此外,也可见于慢性胃炎、十二指肠炎、胃大部切除术后胆汁反流引起的吻合口炎与残胃炎。
(2)溃疡:食管消化性溃疡、胃十二指肠溃疡、胃大部切除术后吻合口与残胃的溃疡、胃泌素瘤。
3.肿瘤
(1)恶性肿瘤∶食管癌、贲门癌、胃癌、胃恶性淋巴瘤、十二指肠癌、胆囊癌、胰腺癌、壶腹周围癌等。
(2)良性肿瘤胃息肉、胃血管瘤、胃平滑肌瘤、神经纤维瘤等。
4.物理或化学损伤
(1)物理损伤剧烈呕吐引起的食管、贲门黏膜撕裂,器械检查或异物损伤,食管癌深部x线照射引起的放射性损伤。
(2)化学损伤∶强酸、强碱及其他化学制剂引起的急性上消化道损伤。
5.全身性疾病
(1)血液病∶急慢性白血病、血友病、血小板减少性紫癜、弥散性血管内凝血等。
(2)血管性疾病过敏性紫癜、遗传性出血性毛细血管扩张症。
(3)应激性溃疡∶严重感染、严重脑外伤、脑出血、严重烧伤、败血症、休克、重症心力衰竭等引起的应激状态。
(4)其他∶尿毒症、系统性红斑狼疮、流行性出血热、钩端螺旋体病等。
6.其他
动脉瘤破入食管、胃、十二指肠,肝或脾动脉瘤破入上消化道,胃及十二指肠结核病。
1.推测引发呕血的诱因与病因
(1)起病诱因:是否有不洁饮食、大量饮酒、剧烈呕吐、毒物或特殊药物摄人。
(2)病因诊断∶多数为上消化道病变所致,少数为胰胆疾病引起,其中以消化性溃疡,肝硬化门脉高压食管静脉曲张破裂出血,上消化道肿瘤,应激性溃疡,急、慢性上消化道黏膜炎症最为常见。少见病因包括贲门黏膜撕裂(Mallory-Weiss)综合征、上消化道血管畸形、Diemlafy病变、食管裂孔疝、胃黏膜脱垂或套叠、急性胃扩张或扭转、理化和放射损伤、壶腹周围肿瘤、胰腺肿瘤、胆管结石、胆管肿瘤等。某些全身性疾病如感染、肝肾功能障碍、凝血机制障碍和结缔组织病等也可引起本病。
2.必要的化验检查
常用检查项目包括胃液或呕吐物或粪隐血试验、外周血红细胞计数、血红蛋白、红细胞压积等。为明确病因、判断病情和指导治疗,尚须进行凝血功能试验(如凝血时间、凝血酶原时间)和血肌酐、尿素氮、肝功能、肿瘤标志物等检查。
3.失血量的判断
病情严重度与失血量呈正相关,因呕血混有胃内容物,而部分血液尚谵留在胃肠道内未排出,难以根据呕血判断出血量,故常根据临床综合指标判断失血量的多少。对出血量判断通常分为大量出血(急性循环衰竭,需输血纠正者一般出血量在1000ml以上或血容量减少20%以上)、显性出血(呕血或黑粪,不伴循环衰竭)和隐性出血(粪隐血试验阳性)。临床可以根据血容量减少导致周围循环的改变(伴随症状、脉搏、血压和化验检查)来判断失血量。
4.活动性出血的判断
判断出血有无停止,对决定治疗措施极有帮助。如果患者症状好转、脉搏及血压稳定、尿量足(>30ml/h),提示出血停止。
临床上,下述症状与化验提示有活动性出血①呕血或黑便次数增多,呕吐物呈鲜红色或排出暗红色血便,或伴有肠鸣音活跃。②经快速输液、输血,周围循环衰竭的表现未见明显改善.或虽暂时好转而又恶化,中心静脉压仍有波动,稍稳定又再下降。③红细胞计数、血红蛋白与红细胞压积继续下降,网织红细胞计数持续增高。④补液与尿量足够的情况下,血尿素氮持续或再次增高∶⑤胃管抽出物有较多新鲜血。
5.根据呕血发生的原因与诱因,实施抢救措施
迅速恢复有效循环血量;采取适当、有效的止血措施根治病因以防再出血。
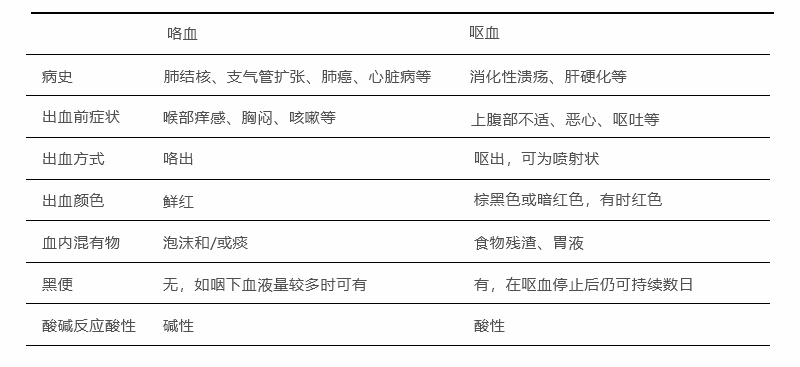
1.咯血 大量咯血时,可吞咽入消化道而引起呕血,与呕血鉴别见表29-1。
表29-1咯血与呕血鉴别
2.口、鼻、咽喉部的出血 注意询问病史和局部检查。
